Как делают артроскопию коленного сустава: методика подготовки, проведения и реабилитации
Артроскопию коленного сустава назначают для диагностики заболеваний или устранения повреждений – разрыва связок, травм мениска и других. Это малоинвазивное хирургическое вмешательство, которое позволяет устранить патологии на ранних или поздних сроках. Основной плюс операции – незначительное травмирование тканей в ходе процедуры и быстрое восстановление.
Содержание
Что такое артроскопия коленного сустава
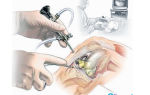
Артроскопия колена – вид эндоскопической операции на суставе. Метод позволяет проникнуть в полость, выявить и устранить патологии. Она проводится с помощью артроскопа – специального устройства в виде трубки 3 – 4 мм в диаметре. Прибор состоит из:
- центрального тубуса;
- троакара – для прокола тканей;
- подсветки;
- системы видеонаблюдения – включает камеру, монитор и магнитофон для записи;
- канюли и помпы для подачи и перекачивания физраствора в полость сустава;
- манипуляционных инструментов – зонда, шейвера и кусачек, последние необходимы, когда проводится артроскопическая менискэктомия.
За ходом операции на коленном суставе хирург наблюдает на мониторе, куда выводится увеличенное в 40 – 60 раз изображение суставной полости. При помощи лечебно-диагностической артроскопии можно:
- досконально изучить полость коленного сустава;
- выяснить состояние структур, а также патологические изменения в них;
- оценить функционирование менисков, связочно-капсульного аппарата, синовиальной оболочки;
- провести необходимые манипуляции – удаление или пластику тканей.
Важно! Главное преимущество артроскопической санации – доступ к внутренним структурам без вскрытия сустава. Это снижает травматичность операции и ускоряет реабилитацию.
Несмотря на высокую точность и малоинвазивность, артроскопия является оперативным хирургическим вмешательством. Процедура «проста» для пациента, но крайне сложна для хирурга – любое неправильное действие приводит к непоправимому повреждению коленного сустава.

Строение коленного сустава
Чтобы понять, для чего проводят артроскопическую санацию, необходимо знать особенности биомеханики колена. Это двухкостный мыщелковый сустав, самый большой и сложный по строению в организме человека. Он состоит из:
- дистального конца бедренной кости;
- латерального края большеберцовой кости;
- надколенника;
- хрящевой ткани, покрывающей концы бедренной и большеберцовой костей;
- латерального и медиального менисков – округлые формирования, образованные хрящевой тканью, находятся между костями;
- фиброзной суставной капсулы – расположена в краевой области сустава;
- связок суставного аппарата – соединяют элементы колена.
Снаружи коленный сустав покрыт сухожилиями и мышцами – четырехглавой, портняжной, двуглавой, полуперепончатой, тонкой и большой приводящей. Он иннервируется ветвями седалищного и подколенного нерва, а кровоснабжение обеспечивается за счет подколенных сосудов.
На коленный сустав приходится самая большая нагрузка. Поэтому заболевания аппарата – воспалительные, травматические и дегенеративные – встречаются часто. Среди них:
- синовит;
- артрит – у детей особенности патологии заключаются в быстротечном течении и острой симптоматике;
- бурсит;
- болезнь Кенига;
- разрыв менисков – в этом случае возможно 2 варианта лечения: артроскопия мениска с целью удаления или восстановления;
- повреждение связок;
- артроз.
Показания и противопоказания к операции
Показаниями для артроскопии коленного сустава выступают:
- разрыв мениска и связок;
- инфекционно-воспалительные процессы в полости;
- вывихи и смещения надколенника;
- патологические изменения хрящей;
- артрит и артроз;
- кисты;
- остеохондрит;
- некроз мыщелков – концов бедренной и большеберцовой костей;
- различные травмы колена.
Операции при разрыве и повреждении мениска проводят 2-х типов: хрящ удаляют или восстанавливают. Последняя манипуляция возможна при свежих травмах и молодом возрасте пациента. В остальных случаях предпочитают экстирпацию.
Основное показание артроскопической санации при ревматоидном артрите – восстановление нормального функционирования сустава и предотвращение его неподвижности. Чем раньше проведут операцию, тем больше у больного шанса на возвращение к полноценной жизни.
Артроскопическую операцию на колене нельзя проводить при:
- непереносимости анестетиков;
- ослабленном или шоковом состоянии пациента;
- острых инфекционных и респираторных заболеваниях или хронических патологиях в острой фазе;
- гнойных процессах в колене;
- обильном кровоизлиянии в полость сустава;
- разрастании фиброзной или костной ткани между связками – анкилозе;
- остеомиелите – гнойном поражении костей;
- туберкулезе;
- менструации;
- нарушении свертываемости крови;
- психических расстройствах, при которых нельзя стабилизировать больного;
- недавно перенесенных инсульте или инфаркте;
- полном разрыве связок.
Подготовка в операции
Подготовка к хирургической артроскопии коленного сустава такая же, как и к другим оперативным вмешательствам. Необходимо пройти обследование у ортопеда и других специалистов. Обязательна консультация кардиолога, терапевта, пульмонолога, анестезиолога. При наличии заболеваний внутренних органов или систем показана диагностика у профильных врачей.
Обязательным исследованием перед операцией являются:
- общеклинические анализы мочи и крови,
- кардиограмма;
- флюорография.
Меры, как подготовиться к артроскопии накануне, заключаются в:
- удалении волос с оперируемой конечности – для лучшей антисептической обработки ноги;
- отказе от еды и напитков за 12 часов до операции;
- постановке клизмы;
- приеме успокоительного;
- подборе костылей – они понадобятся сразу после операции.
Дополнительная информация! Если у пациента повышенная тревожность или плохая переносимость анестетиков, проводят премедикацию – введение анальгетиков, антигистаминных и седативных средств. Так хирургическая процедура пройдет с меньшими рисками.
Ход операции
Артроскопию коленного сустава проводят под анестезией. Время операции зависит от типа наркоза, но не превышает 2-х часов. Используют следующие виды обезболивания:
- местную анестезию: применяют редко из-за кратковременного слабого действия, процедура длится получаса;
- проводниковую: блокирует чувствительность отдельных нервных окончаний, продолжительность действия – 30 – 40 минут;
- эпидуральную или спинномозговую: пациент находится в сознании, но не чувствует нижнюю часть тела, сохраняется контакт больного с врачом, длительность – 40 – 60 минут;
- общий наркоз: пациента при артроскопии погружают в медицинский сон, операция занимает от 1 до 2 часов.
Важно! Продолжительность артроскопии коленного сустава не должна превышать 2-х часов. Это грозит некрозом обескровленных тканей, повреждением периферического нерва, значительным повышением температуры тела.
Артроскопия мениска, связок, мыщелок или суставной капсулы проводится в несколько этапов:
- вводят анестезию;
- ногу обескровливают с помощью эластичного бинта, жгута и турникета;
- делают 2 – 3 надреза размером 5 – 6 мм на участках колена, куда будут вводиться инструменты, необходимые для артроскопии;
- после разрезов делают проколы троакаром;
- вводят инструментарий в проколы;
- в полость сустава закачивают стерильную жидкость – она позволяет хирургу улучшить обзор, обеззаразить оперируемый участок и промыть его от крови;
- при помощи артроскопа обследуют суставную полость, выявляют патологические отклонения;
- проводят необходимые манипуляции – пластику передней крестообразной связки, артроскопический дебридмент (санация), ушивание, иссечения или удаления менисков.
Реабилитация после проведения артроскопии на колене
После артроскопической санации наступает восстановительный период. Он варьируется от 2 до 12 месяцев. Продолжительность зависит от сложности вмешательства, возраста пациента и соблюдения им врачебных рекомендаций.
Первые 2 – 3 дня после артроскопии на коленном суставе пациент находится в стационаре. В этот период:
- удаляют дренаж из колена, накладывают асептическую повязку;
- ногу обездвиживают и располагают на возвышении, чтобы уменьшить отечность;
- принимают антибиотики, анальгетики и противовоспалительные препараты;
- прикладывают холод на прооперированную область;
- надевают протез, чтобы ограничить движения ногой.
Вставать можно после выписки из больницы. Ходить первые 5 – 7 дней необходимо с опорой на костыли или ортопедическую трость.
Дальнейшая реабилитация после артроскопии проходит в специализированном центре или на дому с периодическими визитами в клинику для смены повязок и контроля за ходом заживления. В этот период проводят физиотерапевтические процедуры, медикаментозную терапию, ЛФК и соблюдают диету.
Физиотерапия
Восстановление после операции на коленном суставе обязательно включает физиотерапевтические манипуляции. Назначают:
- магнитотерапию;
- УВЧ;
- электрофорез;
- терапию ультразвуком;
- массаж.
К физиотерапии приступают спустя пару недель после артрокопии мениска, связок и мыщелок коленного сустава. По показаниям процедуры проводят в первые дни реабилитации.

Лечебная физкультура
Артроскопия мениска и других составных частей коленного сустава – только начальная фаза лечения. Полноценная терапия немыслима без ЛФК.
Нагрузка увеличивается постепенно, вначале все упражнения выполняются под контролем врача или реабилитолога. Интенсивность занятий отличается в разные периоды восстановления:
- в стационаре разрешены только изометрические упражнения, вращение голеностопом, сокращение мышц бедра;
- спустя неделю назначают упражнения на разминку и укрепление мышц ноги;
- начиная с 5-ой недели приступают к формированию уверенной походки, добавляют занятия в воде;
- после 10-ой недели нагрузки усиливают, показаны занятия на велотренажере, степ-платформе;
- на финальном этапе восстановления можно плавать в бассейне, заниматься на блоковых тренажерах, делать выпады и приседания без утяжелителей.
Обратите внимание! Во время занятий на ноге должен находиться протез. До полного восстановления запрещен бег, скручивающие упражнения, прыжки.
Правильное питание
Как такового ограничения в питании после артроскопии коленного сустава нет. Рекомендуют увеличить количество продуктов, содержащих кальций, жирные кислоты, белок, серу, селен. Рацион необходимо обогатить:
• кисломолочными продуктами;
• мясными блюдами, особенно полезны наваристые бульоны, холодцы;
• яйцами;
• желе и мармеладом;
• морепродуктами;
• орехами;
• овощами, фруктами, ягодами;
• сухофруктами.
Возможные осложнения
Риски для пациента при артроскопической санации минимальны, поэтому последствия встречаются редко. Однако необходимо понимать, что нормальных осложнений после операции не избежать. К ним относят отек и боль в первые дни после процедуры, а также ограничения подвижности сустава в течении нескольких недель.
Патологические осложнения после артроскопической резекции связок и мениска встречаются редко. Возможно:
- инфицирование полости сустава – приводит к артриту;
- тромбоз сосудов;
- кровоизлияние;
- повреждение связок, нервов или кровеносных сосудов.
Важно! Необходимо срочно обратиться к врачу, если после артроскопии появилась высокая температура, озноб, гиперемия тканей вокруг колена, сильная боль, потеря чувствительности в конечности.
Нередко пациенты сами провоцируют развитие послеоперационных осложнений. Если больной не соблюдает рекомендаций врача, игнорирует необходимые процедуры для восстановления, чрезмерно нагружает прооперированную ногу, риск негативных последствий увеличивается в разы.